目次
糖尿病と眼科に関する基礎知識
弊社の商品開発チームの医師監修
Q. 糖尿病は、眼科でも診断できますか?
A. いいえ、内科や糖尿病内科で尿検査や血液検査をしなければ診断できません。

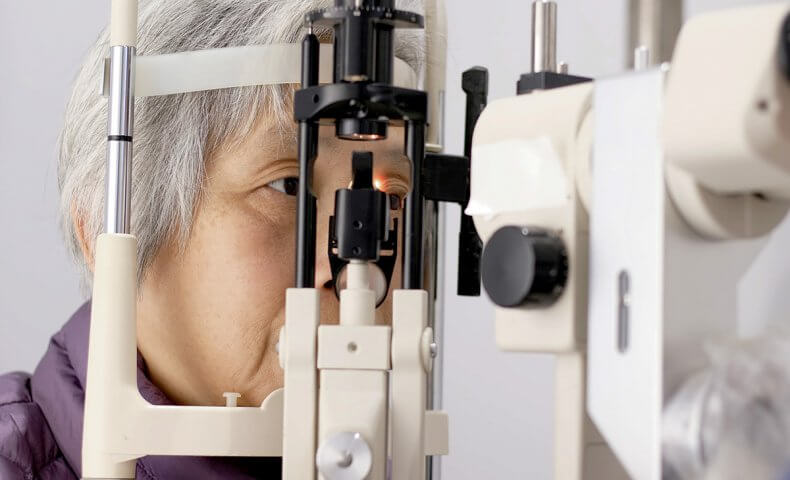
糖尿病は眼科の眼底検査で診断できる?
 眼科では、糖尿病の三大合併症のひとつ『糖尿病網膜症』を見つけられます。
眼科では、糖尿病の三大合併症のひとつ『糖尿病網膜症』を見つけられます。
それにより、たまたま目の見えにくさに気付いて眼科に行ったら「糖尿病の疑いがある」と言われることがあります。
ですが、糖尿病の診断はそれだけではできません。
糖尿病と診断するには、尿検査や血液検査をしなければ分からないのです。
それに、軽度の糖尿病では糖尿病網膜症は起こりませんので、たとえ糖尿病になっていても気が付かず、病状が重くなってから発見されてしまうことになります。
ですので、少しでも心配なことがあったら、眼科で網膜症と言われなくても、内科や糖尿病内科などで検査してみましょう。
ここでは、糖尿病の合併症が進んだ場合に起こる、「糖尿病網膜症」の3段階の重度や検査方法、治療法、費用なども解説しています。
糖尿病網膜症が発症する時期
糖尿病網膜症は、糖尿病が発症してから数年~10年以上と個人差があるものの、ある程度年数が経過してから起こる合併症です。
糖尿病網膜症で失明する人数は、年間3,000人あまり。
成人での失明原因2位(50代~60代では1位)となっています。
自覚症状がないことが多いので、目の不調を訴えた時にはかなり進行している可能性があり、糖尿病になったら定期的な眼底検査が必要です。
進行の進み具合は、血糖コントロールができている場合は遅く、安定することもありますが、人によって違いがあります。
また、40歳~50歳以下の若い人では、進行が速いといわれていますので、注意が必要です。
眼底検査の内容
糖尿病網膜症は自覚症状がないので、進行を早期発見するために定期的な検査をおすすめします。
眼底検査の方法は2通りあり、以下のような方法です。
1.照明と観察レンズで医師が目視する
2.眼底カメラで、写真・デジタル画像で撮影する
さらに、眼底カメラには「無散瞳型」と「散瞳型」があります。
・無散瞳型…目薬を使わず瞳孔を開かずに検査する。
・散瞳型…眼科で目薬(散瞳薬)を使い瞳孔を開いて検査する。
無散瞳型では、眼科でなくても検査技師がいれば扱うことが可能で、瞳孔を開く目薬を使用しないため、検査後も眩しくないというメリットがあります。
ですが、撮影範囲は眼底の中央のみなので、細かく検査できない、網膜剥離などの異常が見つけにくいというデメリットもあります。
眼底検査の所要時間と注意点
「散瞳型」で検査する場合、所要時間は30分~1時間くらいかかります。
散瞳薬は、薬剤によっては6時間~7時間作用が持続し、瞳孔が開いたままになるので、光が眩しく見えます。
道路の白線が直視できなかったり、パソコンなどのデスクワークもしにくくなるほどです。
自転車や車の運転は、非常に危険ですので控えてください。
糖尿病で目に表れる3段階の合併症
糖尿病網膜症は、進行の度合いによって3段階に分けられます。
① 単純糖尿病網膜症
初期段階の網膜症で、全く視力に影響が出ていない状態です。
・血管瘤(毛細血管瘤)…細い血管にコブができ、破裂して出血し、たんぱく質や脂肪が漏れる
・点状出血、斑状出血…小さめの出血
・硬性白斑…たんぱく質や脂肪が沈着したシミ
・軟性白斑…血管のつまりによるシミ
血糖コントロールが整っていると、通常1カ月~3カ月程度で徐々に消えていきます。
ですが、血管瘤の破裂を繰り返していると、やがて血管壁が厚くなっていき、血管は狭くなりつまりやすくなります。
② 前増殖糖尿病網膜症
網膜の血管のつまり部分が増えてくると、酸素の供給が滞るようになります。
それを補うために、血管は「新生血管」という新しい血管を作り始めようとするのです。
この時期にある自覚症状は、以下のようなものがあります。
・かすみ
・硬性白斑のシミが増える
この他全く自覚症状がない場合もありますが、危険な状態の一歩手前の段階です。
また、網膜光凝固術(レーザー光凝固)の手術をすると、効果的な時期でもあります。
③ 増殖糖尿病網膜症
重症の段階です。ここでは、血糖コントロールの善し悪しは関係なく、網膜症が悪化していきます。
新生血管が硝子体(眼球の中心部のゼリー状の組織)へ伸びていきますが、新生血管ができるだけでは自覚症状はありません。
血管が破れて、硝子体内に出血すると以下の症状が出ます。
・黒い影やゴミが見える(飛蚊症)
・急な視力低下
・赤いカーテンがかかったように見える
また、線維性の膜(増殖組織)ができるようになり、網膜を引っ張って網膜剥離を起こす可能性が出てきます。
この段階では、手術する場合が多くなりますが、視力は日常生活を送れるほど回復しないこともあるのです。
まだ新生血管ができた段階では、網膜光凝固術で間に合う場合もあるので、定期的な検査で早期発見と治療が欠かせません。
すべてに共通:糖尿病黄斑浮腫
どの段階でも表れるのが糖尿病黄斑浮腫です。
網膜の中心に黄斑といわれる、カメラのフィルムの役目をしている部分があります。
直径1.5mmほどの小さな組織ですが、色や形を読み取る視細胞が密集している大切な部分です。
その黄斑の周辺で、血管瘤や出血などが多くあると、黄斑にむくみが生じます。
網膜症の初期段階だとしても、むくみが発生すると視覚障害が起こる場合があるので、見え方に違和感を覚えたら、すぐに眼科を受診してください。
糖尿病網膜症の眼科手術と費用は?
眼科で受けられる、手術内容と費用についてまとめました。
網膜光凝固術(もうまくひかりぎょうこじゅつ)
糖尿病網膜症の中期の段階で、有効な手術は網膜光凝固術(レーザー光凝固)です。
軽度である方に、かなり効果が高い手術法といわれています。
ですが、進行を止めるための手術で、視力を回復するものではありません。
また、正常な網膜部分にもレーザーが当たる影響で、視力が低下する場合もあります。
【網膜光凝固術の目的】
・酸素不足の解消
・新生血管の予防
・新生血管の削減
・進行による失明の予防
日帰りで手術が可能で、5分~10分で終わります。
痛みも少ない手術です。
手術費用は3割負担で約3万円~5万円(診察費・検査費・処方箋等 別途必要)。
また、70歳以上の1割・2割負担の方は、月額上限が18,000円です。
以下はおおよその料金目安になります。
| 網膜光凝固術 | ||
| 負担 | 通常の施術 | 特殊な施術 |
| 3割 | 30,060円 | 47,880円 |
| 2割 | 20,040円 | 31,920円 |
| 1割 | 10,020円 | 15,960円 |
| 70歳以上75歳未満の方(窓口での支払い) | ||
| 一般所得者 | 18,000円(年間上限14.4万円) | |
※片目のみの費用(税別)です。年度によって価格に変動がある場合があります。
硝子体手術
網膜光凝固術でも進行してしまったり、すでに網膜症が重度の状態だった場合に行われる手術です。
硝子体を部分的に切除することにより、出血や濁りを取り除きます。
また、増殖膜を切除し網膜剥離、網膜裂孔を治療します。
白目の部分に小さな3つの穴を開けて、眼球内に機器を挿入し、眼球内部で行われる高度な手術です。
【手術時間・入院について】
手術時間は、通常軽度では1時間~1時間半、重度では2時間~3時間ほどかかります。
最近では、日帰り硝子体手術ができる眼科もありますが、従来ならば経過が良好な場合3日目以降に退院できます。
網膜の位置を戻すためのガスやシリコンオイルを入れた場合は、術後1週間うつぶせの姿勢を保ちます。経過が良好でしたら10日間くらいの入院期間となります。
手術費用の目安は3割負担で、約10万円~25万円(診察費・検査費・処方箋等 別途必要)。
症状によって費用が違うため、一律ではありません。
眼科手術・治療などで利用できる医療費補助金
糖尿病で医療機関に支払う費用に加え、眼科でも手術や治療の費用が高額になると負担です。そんな時に使いたい補助制度があります。
高額な手術費用の負担を減らす、また、払えずに手術できないことを防ぐための制度がありますので、ご紹介していきます。
※入院時の差額ベッド代や食事負担額などの保険外負担分は対象外です。
高額療養費制度
医療費の、「自己負担限度額」を超えた分の費用が後で払い戻しされる制度です。
【高額療養費制度まとめ】
・同じ月(1日~月末まで)に支払った費用
・窓口では、一旦全額を患者が支払う
・自己負担限度額を超えた分が後で払い戻される
・健康保険高額療養費支給申請書を提出している
「協会けんぽ(全国健康保険協会)」等の支部窓口へ提出または郵送
(健康保険組合、共済組合、国民健康保険など保険証に記載されている機関の窓口)
自己負担上限額とは、年齢や所得金額によって決められています。
区分が2通りあり、「70歳未満の区分」と「70歳以上75歳未満の区分」とで設定が違います。
例えば、以下の例を見てみましょう。
【70歳未満で標準報酬月額28万~50万円の場合】
自己負担限度額=80,100円+(総医療費(仮100万円)-267,000円)×1%
総医療費は10割です。
仮に100万円かかったとすると、自己負担額は80,100円+7,330円で、87,430円となります。
つまり、87,430円を超えた自己負担額分が後で戻ってくるということです。
とはいえ、一時的でも高額を支払うのは相当な負担となる場合もあります。
さらに、払い戻しには、診療した時点から3カ月以上かかります。
医療機関から提出された「診療報酬明細書」の審査が終わってからなので、すぐに戻されないため負担が大きいところです。
その場合、「高額医療費貸付制度」を利用すれば、無利子で医療費を借りられます。
高額医療費貸付制度
貸付といっても、借金ではありません。
後で払い戻される高額療養費額の、8割~9割くらいを前払いしてもらえる制度です。
【高額医療費貸付制度まとめ】
・加入している保険証記載の窓口で申請
・国民健康保険の場合、市区町村で実施の有無や金額などが異なる
(国民健康保険担当課に問い合わせてください)
・保険料の滞納がある場合は、制度を受けられないこともある
・保険点数が記載されている明細書等が必要
当日の支払いが難しい時、医療機関の窓口で高額医療費貸付制度を申請する旨を伝えて、支払いを待ってもらえないか相談してください。
先に高額になるのが分かっている場合は、次の制度で負担を減らせます。
限度額適用認定証
高額になることが事前に分かっている場合、こちらの制度を使うのがおすすめです。
病院や薬局などの医療機関窓口で、保険証と一緒に「限度額適用認定証」を提出することで、最初から窓口で支払う金額が、自己負担限度額までになります。
【限度額適用認定証まとめ】
・各医療機関窓口に提出する
・1カ月(1日~月末まで)の支払額が自己負担限度額までになる
・同じ月に入院や複数外来受診がある場合、「高額療養費の申請」が必要になる場合がある
・提出書類は2つ
「健康保険限度額適用認定申請書」「健康保険限度額適用・標準負担額減額認定申請書」
・事前に加入している「協会けんぽ支部」に申請⇒交付
・交付された「限度額適用認定証」と
「健康保険被保険者証(健康保険証)」を医療機関に提示
・申請書が受け付けられた月の1日から最長1年間有効
※各制度の詳細は、全国健康保険協会(協会けんぽ)等でご確認ください。
月をまたぐ入院は避けた方が費用を抑えられる
緊急を要する以外の手術に限られた方法ですが、医療費を抑えるなら月はまたがない方が良いです。
なぜなら、医療費が倍近くに増える可能性があるからです。
例えば、先ほどと同じ条件で手術を受けたとします。
総額医療費(10割)100万円で入院20日間だったとすると、以下のように金額が変わるのです。
【月をまたがない場合】
80,100円+(総医療費(仮100万円)-267,000円)×1%
自己負担額⇒87,430円
【月をまたいだ場合】
5月に15日間、6月に5日間、月をまたぐ形で20日間入院したとします。
80,100円+(総医療費(仮70万円)-267,000円)×1%
80,100円+(総医療費(仮30万円)-267,000円)×1%
自己負担限度額⇒84,430円+80,430円=164,860円
月をまたがない場合との差=77,430円
同じ手術内容と入院日数なのに、月をまたぐだけでプラス77,430円と倍近い医療費がかさんでしまうことになるのです。
緊急を要する手術であれば、目に関することなので一刻も早く手術が必要ですが、病状にゆとりがある場合は、担当医に手術の日を相談してみるのもよいでしょう。
医療費控除制度
こちらは1月1日~12月31日(1年間)までに、一定金額を超えた医療費分を所得から差し引くことができる制度です。
【医療費控除制度まとめ】
・本人と生計を共にする家族にかかった医療費
・1年間にかかった医療費が10万円を超えている
(総所得金額が200万円以下の場合は、総所得金額等の5%を超えたら)
・「確定申告書」「医療費控除の明細書」を国税庁のホームページ・税務署の窓口で入手
・確定申告で税務署に提出
・還付金として指定した口座に振り込まれる(提出後1カ月~1カ月半後)
多くの場合は、健康保険組合から「医療費通知」「医療費のお知らせ」として通知が送られてきますので、今年支払ったおよその医療費が確認できます。
糖尿病で眼科に行く前にできること
糖尿病の三大合併症のひとつである「糖尿病網膜症」。
失明する恐れがあるとわかっていても、まだ糖尿病の予備軍や初期段階ですと自覚症状がないので、ピンとこない方もいるでしょう。
しかし、失明の恐れがある網膜症ですが、失明に至るまでの過程でも、とてつもない不安やレーザー凝固による手術、糖尿病治療と重なる治療費など、心と体、お金の負担は相当なものになっていくはずです。
網膜症も、最終段階の「増殖糖尿病網膜症」になれば、血糖コントロールをしても改善の見込みは薄く、失明へ進んでしまう可能性は高くなってしまいます。
なので、糖尿病が軽ければ軽いほど早く改善できますし、網膜症の場合も中期の「前増殖糖尿病網膜症」までで、なんとか食い止めていくべきです。
血糖コントロールが大切な訳
網膜症は、網膜の細い血管がつまったり細くなったりして、起こります。
つまり、血流が悪いということです。
糖尿病によって、血糖が高いと粘り気のある血液になってしまうため、細い血管の流れが悪くなります。
ですから、いかに血管に支障がでないよう、血糖コントロールをしていくことが大切になってくるのです。
高血糖は、食事でコントロールが可能なので、大切な目を守るために意識していきましょう。
そして、食事のサポートとして、サプリメントの力を取り入れるのは効果的です。
大量に食べないと補えない成分や、年齢とともに体から失われていく成分を効率よく補給できます。
体を守れるのは自分だけですので、大切に労わっていきましょう。
まとめ
目に不調を感じたら、最初に眼科に行くことが多いと思いますが、糖尿病の診断はできません。
初期では全く診断できませんし、糖尿病網膜症が分かるのは、かなり糖尿病が進行してからです。
ですので、眼科でなにも言われなかったからといって、安心はできません。
もし、糖尿病かもと思ったら、内科や糖尿病内科で検査してみてください。
糖尿病や網膜症の場合も、治療が早ければ早いほど改善したり進行を止めたりできます。
気になることがあったら、早めに受診をしましょう。