目次
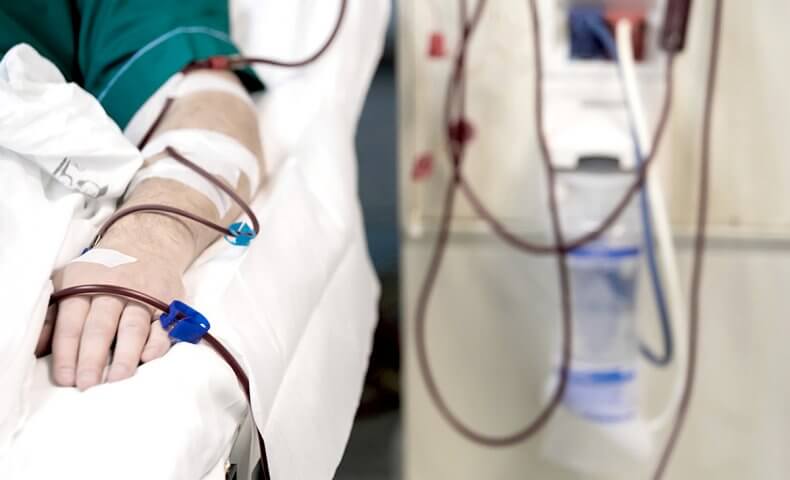
糖尿病による人工透析治療に関する基礎知識
弊社の商品開発チームの医師監修
Q. 糖尿病で人工透析治療が始まった場合の余命はどれくらい?
A. 予後はあまり良くなく、5年生存率は50%程度です。

糖尿病で透析が必要になる理由とは?
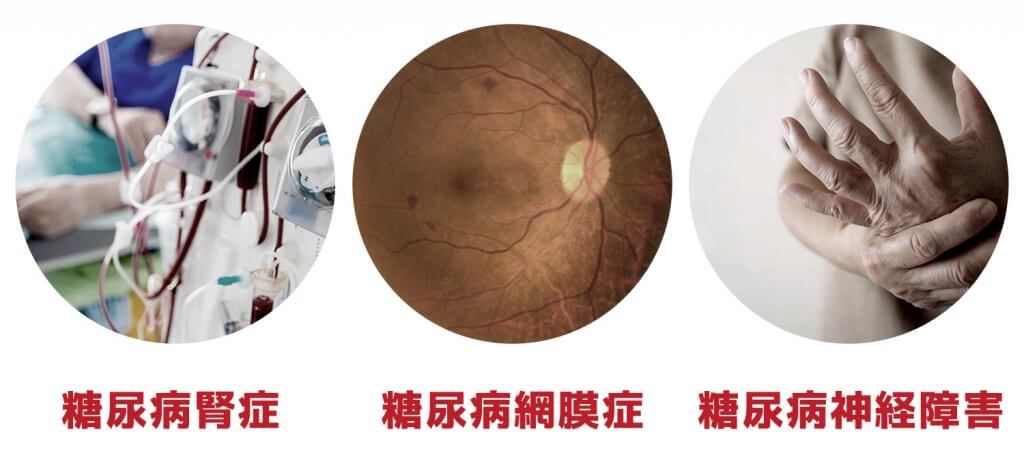
糖尿病には三大合併症と呼ばれる慢性疾患があります。進行すると失明の恐れがある「糖尿病網膜症」、高血糖が続くことによって起こる「糖尿病神経障害」、そして腎臓の機能が低下する「糖尿病腎症」です。
 透析糖尿病で透析が必要になるのは、糖尿病腎症が重度になり腎不全を発症したときです。腎臓の中には細小血管が丸まって球状になった「糸球体」という組織が存在しています。この糸球体は本来、血液中の老廃物をろ過して尿を作り出す働きを持っていますが、糖尿病腎症になると糸球体の網目が詰まって正常に機能しなくなります。尿が出にくくなったり“たんぱく尿”が出るようになって気付くことが多いのですが、初期段階では自覚症状はほとんどありません。
透析糖尿病で透析が必要になるのは、糖尿病腎症が重度になり腎不全を発症したときです。腎臓の中には細小血管が丸まって球状になった「糸球体」という組織が存在しています。この糸球体は本来、血液中の老廃物をろ過して尿を作り出す働きを持っていますが、糖尿病腎症になると糸球体の網目が詰まって正常に機能しなくなります。尿が出にくくなったり“たんぱく尿”が出るようになって気付くことが多いのですが、初期段階では自覚症状はほとんどありません。
糖尿病腎症がそのまま進行すると、老廃物のろ過がスムーズにできないため尿毒症を起こします。尿毒症は、通常であれば尿として排出されるはずの老廃物(酸)が体内に溜まり、身体が酸性に傾くことによって“尿毒性物質”が発生して起こる症状です。頭痛、むくみ、吐き気、食欲低下、身体の倦怠感などから始まりますが、そのまま放置していると次第に脈の乱れ、意識を失う、心臓が停止するなどの直接命に関わる症状が出て、生命を維持できなくなります。
そのため、糖尿病腎症が悪化して尿毒症が懸念される場合には、透析によって人工的に血液をろ過する必要が出てくるのです。透析は、尿毒症から命を守るための“最後の砦”とも言えるでしょう。
透析治療の開始目安となる糖尿病腎症の症状
透析治療に踏み切るのは、患者ご本人も家族の方も勇気がいることです。しかし、適切なタイミングを逃してしまうと尿毒症を起こして、糖尿病患者の命を脅かす危険性が高まります。
腎臓実際には、糖尿病腎症がどの程度進行した頃に「透析治療」への移行を決断することが多いのでしょうか。
透析を開始する目安としては、腎臓の機能が10%を下回ったときです。90%以上の腎機能を失うと、自分の腎臓では血液中の老廃物をろ過しきれなくなります。このレベルになると体液のバランスが失われて、頭痛、吐き気、食欲低下などの症状が現れてくるため、患者ご本人も相当しんどい思いをしているでしょう。人工透析による治療へ進まず放置していると、尿毒症状によって肺水腫や心不全を起こしやすくなり、そのまま命を落とすことも珍しくありません。
症状を目安とすれば、通勤や通学などの軽い歩行が苦しくなってきた段階を「軽度」とみなし、日常生活を送るのが困難になっている段階を「中度」に分類します。さらに、尿毒症によって起床することすらできなくなると「重度」となり、透析の必要性が高まります。
具体的な腎機能数値で見た場合には、血清クレアチニン値が8以上であれば人工透析による血液浄化が検討されます。小児であれば血清クレアチニン値ではなく、クレアチニンクレアランスの値を参考にすることがほとんどで、10未満の場合には重度の腎機能障害とみなされます。
その他、臨床症状では視力障害、血液異常、循環器症状、神経症状、消化器異常、体液異常などをもとに総合して、保存的な治療では限界が見えてきた際に「透析治療」へ移行していくことが多いです。
糖尿病で透析が必要になるまでの病期は5段階
糖尿病腎症は、腎機能とたんぱく尿の程度によって1~5期の5段階に分けられます。
透析治療が必要になるステージは、このうちの第5期に分類される「透析療法期」です。
第1期(ステージ1): 腎症前期
患者自身も糖尿病以外の自覚症状がなく、検査をしても腎臓機能の低下を表す数値が出ない状態です。
第2期(ステージ2): 早期腎症期
尿検査により、尿中に微量のアルブミンとたんぱくが検出される段階です。この時期の尿は「微量アルブミン尿」といわれ、初期の腎症を見逃さないための重要な指標となります。自覚症状はほとんどありませんが、血圧が高めになる傾向があります。
第3期(ステージ3): 顕性腎症期
食欲不振やむくみ、息切れなどの自覚症状が出始めます。尿中のたんぱく質が増え、血液検査でも腎機能の低下を認める段階です。血糖コントロールを行いながら血圧管理をし、減塩・低たんぱく質の食事療法を開始します。
第4期(ステージ4): 腎不全期
ここまで進行すると腎臓の糸球体が血液中の老廃物をろ過できなくなり、尿毒症の自覚症状が明らかに出てきます。特に、酷いむくみや倦怠感、貧血、手足のしびれや痛み、嘔吐、発熱などの症状で悩まされるようになるでしょう。ここまで進行すると、腎機能を元の状態に戻すことはできません。少しでも進行を遅らせるために、腎症治療を意識した食事療法を行います。
第5期(ステージ5): 透析療法期
透析療法または腎移植が行われる段階となります。腎臓の機能が10%以下に低下し、慢性透析療法によって生命を維持する必要がある状態です。糖尿病腎症で透析を受ける場合には週3回程度行うのが一般的で、患者ご本人にも負担がかかりますが透析を中止すれば命に関わるため継続するしか選択肢はありません。人工透析での治療を続けても効果が見られないときには“腎移植”を待つことになるケースもあります。
腎機能の検査方法
 腎機能は血液検査によって診断することができます。
腎機能は血液検査によって診断することができます。
血液検査による腎機能診断において大きな指標となるのがGFRです。GFRは「糸球体ろ過量」のことで、腎臓の糸球体がどれだけの老廃物を処理できているかを知るために重要な数字となっています。このGFR値が低いほど、腎臓の働きが弱っていると判断されます。
他には、血清尿素窒素(BUN)からはたんぱく質の老廃物がどれだけ血中に流れているかが判断でき、腎機能が低下するとBUNの数値が高くなるのも指標のひとつです。
尿検査では、尿中のたんぱく量、潜血反応、尿糖などを調べて診断します。また、微量アルブミンは「第2期」のうちに糖尿病腎症を発見するのに役立つことがわかっています。早期発見ができれば、腎不全に進行するのを食い止めることができるため「微量アルブミン」は大変重要な指標です。
糖尿病で透析治療が始まった人の余命と5年生存率は?
前述した通り、糖尿病で透析治療が必要になるのは第5期の「透析療法期」となります。
実際に「慢性透析療法」が開始された場合の余命がどれくらいなのか気になると思いますが、実は予後はあまり良くありません。病院によっても大きく異なりますが、5年生存率は全国平均で約50%と言われています。
しかし透析療法を開始した後も、日々の血糖コントロールや食事療法、血圧の管理を厳密に行うことで10年、15年、20年生存したというデータも数多くあります。近年では医療も発達しているため、希望を持って透析療法に臨みましょう。
糖尿病による人工透析にかかる費用はどれくらい?
糖尿病腎症が進行し「人工透析治療」が必要になった場合には、地域や病院によって費用にバラつきはありますが、年間で約300~600万円ほどの医療費がかかると言われています。
1か月に換算すると、外来血液透析では平均して40万円、腹膜透析の場合には30~50万円と高額です。
「こんな医療費、支払っていけない」という方でも安心してください。各医療保険では助成制度を設けているため、必要な手続きを行えば負担額を一気に減額することが可能です。糖尿病腎症による透析療法を受ける際には、主に3つの助成制度を利用することができます。
特定疾病療養受領証交付
医療保険の長期高額疾病の特例として保険が給付されるものです。自己負担額は一般的に上限1万円まで減額されます。例外として、一定以上所得がある人の場合には1か月の負担上限が2万円まで引き上げられますので、申請時には確認をしておきましょう。手続き方法は、特定疾病療養受領証交付申請書に医師が記入・捺印をしたものを、加入している健康保険の窓口に提出して申請します。
自立支援医療(更生・育成医療)
障害者や障害児の「身体的障害」を軽減させる目的で受ける医療について、国の制度で助成するものです。所得によって自己負担額は異なりますが、原則1割負担になります。透析治療が必要な糖尿病患者は「身体障害1級」と定められているため、身体障害者手帳の交付を受ければ自立支援医療の助成適用となります。ただし、透析を受ける医療機関が「自立支援医療機関」の指定を受けていることが前提となりますので、注意が必要です。
重度心身障害者医療費助成制度
障害者手帳の1級および2級を交付されている人が対象で、医療保険や自立支援医療の自己負担額に対して各都道府県や市区町村が助成をする制度があります。都道府県や市区町村の窓口へ障害者手帳を提示すれば、簡単に手続きができますので必ず申請しましょう。この助成制度は、各都道府県や市区町村が独自に行っているものなので、地域によっては助成対象・負担額・所得制限の有無などが異なります。
適用条件や組み合わせによっては、毎月の自己負担額が0~2万円になることも少なくありません。人工透析が必要と判断された場合には必ず上記の助成制度への手続きを行いましょう。
糖尿病で透析を受けているときの食事管理
糖尿病腎症によって透析を受けているときには、血液中の老廃物や水分が人工的にろ過されるため体液バランスをキープできます。しかし、毎日透析を行うわけではないため、透析を受けない日には自分の腎臓で調整することができません。そのため、食事で摂取した塩分や水分が体内にどんどん蓄積されていきます。透析療法を行っている場合には、塩分や水分はもちろんのこと、カリウム、リンの過剰摂取に注意しながら毎日の食事を楽しむことが必要となってきます。
塩分を摂りすぎると、喉が渇くため水分を欲してしまう傾向があります。腎機能が低下しているとスムーズに尿として排出することができないので、飲み過ぎた水分は身体に蓄積されていき、高血圧の原因にもなるため注意が必要です。透析時には除水量も増加し、血圧が下がりやすくなって体調が悪くなることも少なくありません。塩分・水分ともにできるだけ減らすことが、快適な透析を受けるための基本です。1日の塩分摂取量は6g以下に抑えましょう。
また、血液検査の結果で「高カリウム血症」を指摘されている場合には、カリウムを豊富に含む食品の摂取は控えるようにしましょう。カリウムは、ほとんどの食品に含まれていますが、特に野菜や果物、芋類は注意が必要です。野菜ジュースには「血圧を下げる」といった商品もあり、一見すると糖尿病腎症に効果的のように思われます。しかし、野菜ジュースにはカリウムが凝縮されているため、血清カリウム値が高い方はできるだけ控えましょう。1日の摂取量は1,500~1,800mg程度を目安にしてください。
高リン血症を指摘されている方は、リンの過剰摂取にも注意してください。リンは、たんぱく質を多く含む肉類や魚類に含まれています。リンの摂取を減らそうとすると、どうしてもたんぱく質不足に陥りやすくなりますが、たんぱく質は筋肉や心機能を維持するために必要不可欠な栄養素です。卵白や鶏ひき肉は、たんぱく質量が多くリンの含有量が少ない食品です。逆に、牛乳やヨーグルトなどの乳製品はリンが多く含まれているので避けるようしてください。リンの1日の摂取目安量は700~800mgを目標にすると良いでしょう。
糖尿病による透析治療を避けるための予防方法
糖尿病腎症による透析治療を予防するためには、下記の4つの対策が重要となります。
予防方法1: 腎不全の早期発見
検査による腎症の早期発見・治療は大変重要となります。糖尿病腎症の兆候は、尿検査で簡単に発見することができます。尿検査で赤血球やたんぱく(アルブミン)が微量にでも出始めたら、必ず医師のもとで適切な治療を開始しましょう。
予防方法2: 血糖コントロール
糖尿病腎症が発症する大きな原因は高血糖です。そのため、日々の血糖コントロールをしっかり行うことは、腎症の予防につながります。定期的に自分の状態を診断してもらい、インスリン注射や服用薬がきちんと効いているのかをその都度確認し、食事管理にも気を配りましょう。
予防方法3: 血圧コントロール
糖尿病腎症の進行を抑えるためには、血圧のコントロールも効果的です。血液ろ過を行う糸球体は「毛細血管」が複雑に絡んだ組織です。しかし高血圧が続くことで血管自体がボロボロに破壊されていき、最後には糸球体が完全に潰れて腎不全に陥ってしまいます。透析が必要になるほどの腎症まで進行させないためには、血圧を130/80mmHg以下にキープすることが大切です。すでにたんぱく尿が出ている場合は、125/75mmHg未満を目標として調整します。主にアンジオテンシン変換酵素(ACE)は、高血圧による糖尿病腎症の悪化を食い止めるのに効果的です。降圧薬としては、β遮断薬、カルシウム拮抗薬、利尿薬などが用いられることが多いですが、経過を観察しながら調整していきます。血圧に不安がある方は医師と相談しながら血圧管理を行い、糖尿病腎症を予防しましょう。
予防方法4: 食事療法
その他、高塩分・高たんぱく・高脂質の食事を避けるのも腎症予防には欠かせません。
適度な運動を取り入れ、禁酒・禁煙を心がけることで糖尿病腎症の進行を抑え、透析治療を回避することができます。
糖尿病で人工透析を開始した後の治療方法
 糖尿病によって腎症が進行すると、人工透析での治療が開始されますが、治療と言っても、「人工透析」で糖尿病や腎臓が治癒するわけではありません。働きが弱まった腎臓の代わりに、透析という形で血液中の老廃物や余分な水分を除去していく療法です。
糖尿病によって腎症が進行すると、人工透析での治療が開始されますが、治療と言っても、「人工透析」で糖尿病や腎臓が治癒するわけではありません。働きが弱まった腎臓の代わりに、透析という形で血液中の老廃物や余分な水分を除去していく療法です。
透析のための通院は週に2~3回程度が一般的で、1回の透析にかかる時間は4~5時間です。そのため、透析療法を開始すると今まで通りに時間を使うことができなくなります。しかし、週ごとのスケジュールをしっかり決めておけば、透析治療以外の時間を有意義に過ごすことも可能です。治療だけに専念するのではなく、学校や仕事、プライベートの時間とのバランスを徐々に掴んでいきましょう。
また、前述したとおり「血糖コントロール」「食事療法」「血圧管理」も重要になってきます。ご家族と一緒に生活しているのであれば、糖尿病腎症への理解と協力が不可欠です。ご自身の現在の状態をしっかり話し、一緒にひとつひとつの問題をクリアにしていきましょう。
まとめ
糖尿病腎症で透析治療が必要になるのは、腎症がかなり進行した状態です。血液検査や尿検査によって早期に発見・治療すれば、糖尿病腎症の悪化を防ぐこともできます。
糖尿病と診断されたら、インスリン注射や飲み薬による血糖値コントロールだけを行っていれば良いわけではありません。三大合併症のひとつでもある「糖尿病腎症」の予防も視野に入れながら、日々の食事管理や血圧調整、禁酒、禁煙を心がけて大切なあなたの腎臓を守りましょう。
また、透析治療が必要になった場合には判断を先延ばしにせず、適切な治療を受けることが重要です。腎不全を起こしている状態で透析を行わずにいると、心臓に大きな負担がかかってしまいます。透析を受けるための体力まで奪われると、その後の入院期間が長引くことも珍しくありません。
「透析を受けないためにどうすればいいか」を考えるのは大切なことですが、「透析治療を開始した後の人生をより良く生きるため」の選択をするのも必要なことでしょう。