目次
糖尿病と腰痛に関する基礎知識
弊社の商品開発チームの医師監修
Q. .糖尿病ですが、腰痛が出てきました。これは糖尿病が原因ですか?
A. 腰痛の原因は糖尿病ばかりとは限りませんが、糖尿病の合併症や感染症が関係している可能性もありますので、自己判断は禁物です。

糖尿病が原因で起こる腰痛とは

糖尿病患者さんで腰痛に悩まされる方は少なくありません。
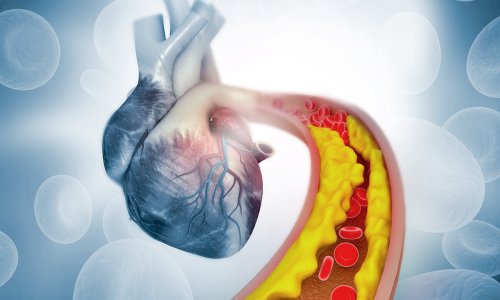
その理由としては、糖尿病の症状は血管に損傷を生じ、腰痛のリスクを上げるからです。そのため糖尿病を患っていて腰痛になってしまった場合は自己判断は禁物です。なぜなら、それは「血管が損傷を受けているかもしれない」という重要なサインでもあるからです。
しかし糖尿病患者の腰痛の原因は血管や血行に関わるものだけではありません。感染症や、糖尿病の代表的な合併症である神経障害が関わっている可能性もあります。
糖尿病を患っている方の腰痛は合併症発見につながる重要なサインでもあります。腰痛の症状やその原因を理解することは合併症の早期発見と治療の上で大変重要です。次項から、糖尿病を原因とする腰痛をそれぞれご紹介していきます。
血管損傷を原因とする腰痛
糖尿病により血管が損傷している場合には、下記のような腰痛を引き起こす可能性が高くなります。
① 大動脈瘤(だいどうみゃくりゅう)による腰痛
大動脈の血管の壁が弱くなっているところにコブができる病気です。
大動脈は、全身に血を巡らせるために常に高い圧力がかかっている状態ですが、この大動脈のコブが破裂に近い状態の時に腰痛として症状が起こることがあります。大動脈瘤による腰痛が起こっている時は胸部や背中にも痛みを感じることがあります。一般的に、糖尿病や動脈硬化、高血圧、ストレス、遺伝などの要因で引き起こされると考えられています。
② 急性大動脈解離(きゅうせいだいどうみゃくかいり)による腰痛
大動脈の血管壁に亀裂が入り、そこへ血液が入り込むことで血管の膜が剥がれ、2層に分離してしまう病気です。急性大動脈解離そのものの症状としては、剥がれて薄くなった外壁が血圧で破裂したり、血液が血管の外へ染み出したりします。
急性大動脈解離が原因で腰痛が起こる場合、血管壁が裂けている部分に強烈な痛みが生じます。痛み方は、刺されたような痛みや杭で打たれたような痛み、体が裂けたような痛みと表現されます。胸や背中、腹部や腰回りに痛みが出現し、その後足の方へと移動していくのが特徴です。ショック状態により意識をなくしてしまうこともあり、急速に命の危険を脅かすため、緊急の手術を要します。
感染症を原因とする腰痛
糖尿病になると免疫力が弱まるため感染性にかかりやすくなります。腰痛を引き起こす可能性のある感染症のうち、糖尿病患者がかかりやすいものは下記になります。
脊椎炎(せきついえん)

脊椎の椎間板の周辺に細菌が入り、腰の骨を化膿させてしまう病気です。下記の2種類があります。
・化膿性脊椎炎…腰や背中で激痛が起こり高熱をともなう
・結核性脊椎炎…腰の痛みはゆるやかだが、結核菌が広範囲に及びやすい
その他の症状としては、微熱・倦怠感・食欲不振などがあります。これらの脊椎炎による腰痛が起こっている場合、背中を叩くと痛みが強くなったり、6か月以上腰の痛みが継続するなどの特徴があります。単なる「腰痛もち」の腰痛とは異なるため注意しましょう。
腸腰筋膿瘍(ちょうようきんのうよう)
腸腰筋とは腰椎と骨盤の大腿骨を繋いでいる筋肉のことで、主に太ももを持ち上げる時に使われています。この筋肉が感染症を起こし膿が溜まると腸腰筋膿瘍となります。腰痛や背中の痛みが主な症状となりますが、発熱や全身の倦怠感を伴うこともあります。レントゲンだけでは見逃しやすく、MRI検査やCT検査をしなければ発見できません。糖尿病の合併症となることが少なくありませんが、他にも肝硬変、腎不全、高齢などが発症の要因となります。
腎盂腎炎(じんうじんえん)
腎盂は腎臓の尿を集める袋状の部分ですが、尿道から侵入した細菌がこの部分で繁殖し炎症を起こすと腎盂腎炎になります。弱まった免疫力だけではなく、尿中の糖分が泌尿器官内のばい菌の栄養素となり異常繁殖しやすくなるのが大きな要因です。腎盂腎炎の初期症状は、発熱、頻尿、排尿痛(膀胱炎)、陰部の痛み・赤み・かゆみ、背中・脇腹・腰の痛みです。自覚症状がない場合もあり、また軽い腰痛と思って見逃されてしまうことも。処置が遅くなると全身に細菌が回って、敗血症や急性腎不全、多臓器不全などで命を脅かす可能性もあります。普段から腰痛がある場合には特に気が付きにくいので、少しでも気になった場合は担当医に相談してください。
糖降下剤の副作用でも腎盂腎炎のリスクが高まる
糖降下剤の服用中に腰痛が起きたら、特に腎盂腎炎を疑ってください。副作用による腎盂腎炎の発症はまれではありますが、これまでに下記の糖降下剤でそのような副作用の報告がされています。
・フォシーガ錠
・スーグラ錠
・ルセフィ錠
・アプルウェイ錠(デベルザ錠)
・カナグル錠
・ジャディアンス錠
糖尿病神経障害を原因とする腰痛
糖尿病の合併症の中で最も起こりやすい「糖尿病神経障害」が腰痛の原因となることもあります。
 糖尿病患者における神経障害の原因はまだ解明されていませんが、血糖値が高い状態が続いていると神経に悪影響を与える「ソルビトール」という物質が蓄積するため、しびれや痛みなどが起こるとされています。
糖尿病患者における神経障害の原因はまだ解明されていませんが、血糖値が高い状態が続いていると神経に悪影響を与える「ソルビトール」という物質が蓄積するため、しびれや痛みなどが起こるとされています。
糖尿病神経障害では末梢神経から侵され始めるため、初期症状は足先・手先のしびれや痛みとなります。そして、症状の範囲がふくらはぎや肘など身体の末端から中心部へと移動し腰の神経も侵された時に「腰痛」となります。
こんな場合は糖尿病神経障害かも
-
- 手足にしびれ・痛み・熱さ・冷たさ・こむら返りがある
- 下記のように形容されるような痛みがある
ジンジン、ピリピリ、チクチク、ヒリヒリ、ズキズキ
(針で刺されるような、電気が走るような、焼けるような、締め付けられるような、裸足で砂利を踏んだような) - 衣服が擦れる時、冷風に当たる時、夜中寝ている時に症状が発生する
*糖尿病神経障害の場合、片足よりも両足同時に起こることが多いようです。
上記の流れに当てはまらない場合でも、「単なる腰痛」と自己判断して腰痛市販薬を使ったり整骨院に直行してしまうのは禁物です。必ず担当医に相談してみてください。
また、神経障害の発症がきっかけとなり糖尿病が発覚する場合もあります。これまで糖尿病の診断を受けていない場合も、神経障害の自覚症状があった場合は、念のために内科や糖尿病内科、内分泌代謝内科を受診しましょう。
糖尿病が原因の腰痛の根本的な治療法は?
では、糖尿病が原因の腰痛だった場合、どのような治療法があるのでしょうか?
根本的な原因が糖尿病である限り、腰痛への対処療法だけを行っても一時的な改善しか見られないでしょう。やはり、糖尿病の治療が根本的な治療法となります。
また、前項で紹介した糖尿病神経障害による腰痛は早期治療開始が特に重要となります。なぜなら神経障害の初期段階は、まだ治せるチャンスがあるからです。
糖尿病の合併症のうち、30~40%は神経障害ですが、そのうちの約15%は自覚症状があります。神経障害は進行して悪化すると神経そのものが回復・機能しなくなり、感覚まで鈍ってきてしまいますから、自覚症状があるのですぐにかかりつけの医師に相談しましょう。
大切なのは、まだ、痛みを感じるうちに血糖値を良い状態に安定させ、継続することです。
次項からは、糖尿病を今以上に進行させないための食事・運動療法ををご紹介していきます。
糖尿病患者における腰痛の運動療法
糖尿病の治療法として、運動療法は効果的です。では、その糖尿病により腰痛になってしまっている場合では、どのような運動療法を行うことができるのでしょうか?
筋トレ調べてみると、血糖コントロールのために運動を始めてみたものの、腰の痛みを感じてしまう方もいらっしゃいます。運動は急激にせず、毎日の習慣となるくらい継続できるものが理想的です。
運動療法による血糖コントロールを期待するには、ウォーキングと筋トレがとても有効です。ウォーキングをする場合、毎日継続することが重要です。食後30分~1時間後に始め、20~30分のウォーキングを週5日間は継続しましょう。少し息が上がる程度の「早歩き」と、散歩程度の「遅めの歩き」を交互に3分間ずつ行うとより効果的です。
筋トレなら、筋肉を回復し増やす期間が必要なため1日おきに行い、週3日程度に留めましょう。運動のコツとしては「ちょっときつめ」を間に入れるのがおすすめです。
ウォーキングだけ、筋トレだけのどちらか一方よりも、両方組み合わせて行うと血糖値・HbA1c(ヘモグロビンA1c)が相乗的に下がることがわかっています。ただし運動量が多い場合、低血糖状態を引き起こす可能性もあるため、1型糖尿病の方は運動前のインスリン薬を減らしましょう。
普段運動をしていない人が、急にジムなどで強い運動を始めると体を壊す場合もあります。体に負担が少なくて、自分で強度を調整できるウォーキングは、運動をスタートさせたばかりの人にも合う運動です。
重症な腰痛の場合の筋トレ方法
重症な腰痛を抱えている場合は、痛みのためにウォーキングすらままならないこともあります。
そんな場合は、自宅でできる腰への負担が少ない運動から始めてみましょう。筋肉が増えると、HbA1cの低下に効果があるので、筋トレは積極的に行いたい運動です。腰に負担がない運動方法の一例として下記があります。
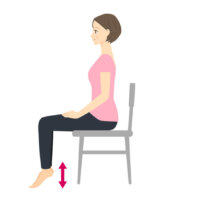
大腿四頭筋のトレーニング法

- 椅子に深く座る
- 片足を、息を吐きながらゆっくり伸ばす(2秒間くらい)
- 息を吸いながら、元の位置に戻す
※上記を左右交互に行う
上記以外では、大胸筋など上半身を鍛えることで腰への負担を避けながら筋トレを行うことができます。
ただし、糖尿病そのものが進行し重症化していたり、合併症がある場合、運動を行うのが危険な場合もあります。下記にあてはまる場合には無理に運動は行わないでください。
運動をしない方がよいケース
- 空腹時血糖値が250mg/dL以上ある
- 尿ケトン体が陽性
- 網膜症がある
- 腎不全
- 心臓・肺に疾患がある
- 骨や関節に損傷がある
- 急性の感染症にかかっている
- 壊疽(えそ)がある
- 自律神経障害
など
例えば、網膜症がある場合、運動すると眼圧の変動に繋がり眼底出血を起こす場合もあります。さらに、重度の自律神経障害では呼吸循環器系の反応が鈍くなり、突然死のリスクもあるので運動は禁止されています。
このように糖尿病の重度によっては運動しない方がよい場合があるので、事前に担当医と相談してください。
まとめ
糖尿病患者で腰痛が発症する場合、その要因には様々なものがあります。
一概に糖尿病神経障害とは限らず、また重い急性の感染症の場合もあります。一刻も早い処置が必要な場合もあるため、ただの腰痛と軽視せず、合併症発見に役立つ重要なサインとして対処しましょう。
これらの腰痛の間接的な原因は様々でも、根本的な原因は高血糖状態となります。その上で血糖コントロールは大変重要ですが、腰痛を抱えながらの運動はなかなか難しいものです。急に強度の高い運動をせず、できるだけ普段の生活のなかで意識的に身体を動かし、筋肉を付けるトレーニングを行いましょう。