目次
糖尿病と蕁麻疹(じんましん)に関する基礎知識
弊社の商品開発チームの医師監修
Q. 蕁麻疹(じんましん)が出たら糖尿病の可能性がありますか?
A. いいえ、蕁麻疹(じんましん)は糖尿病の兆候であるとはいえません。ですが糖尿病の人では、蕁麻疹(じんましん)の原因に触れやすくなる場合があります。
蕁麻疹(じんましん)が出たら糖尿病?
糖尿病の発症を心配されている人では、何か体の変調があったときにそれが糖尿病の兆候かどうかということが気にかかると思います。ですが蕁麻疹(じんましん)に関しては、それ自体が糖尿病の兆候であることは極めてまれです。

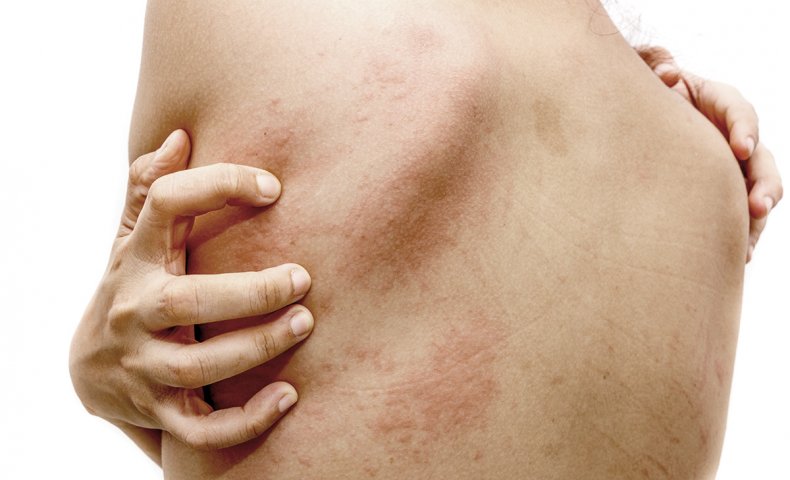
蕁麻疹(じんましん)とは
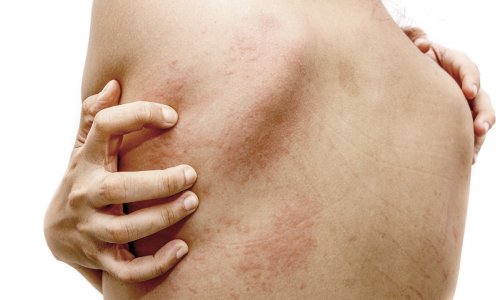
蕁麻疹(じんましん)とは、皮膚の一部が突然赤く盛り上がり(膨疹)、しばらくすると跡かたもなく消える病気です。膨疹は数十分から数時間以内に消えることが多いですが、半日から1日ほど続く場合もあります。また症状が強いと、膨疹が消えても次々に新しく出現するため、常に現れているように見えることもあります。膨疹の大きさや形は様々で、診断上の意義はありません。多くは痒みを伴いますが、チクチクした痛みや焼けるような感じがする場合もあります。
蕁麻疹(じんましん)が出るメカニズムは、皮膚の奥にあるマスト細胞(脂肪細胞)がヒスタミンという物質を放出することによります。マスト細胞が何らかの刺激を受けることでヒスタミンを放出すると、その作用によって皮膚の毛細血管が拡張し、血液中の水分が外に漏れだします。このために、皮膚が赤く盛り上がった状態になるのです。同時に痒み神経も刺激されるため、痒みを感じます。
蕁麻疹(じんましん)の原因
蕁麻疹(じんましん)の多く(約70%)は、原因を特定できない特発性蕁麻疹(じんましん)とよばれるものです。その他のもので原因となりうるのは、食べ物、薬剤、日光、発汗、寒冷または温熱、皮膚の摩擦や圧迫、アレルゲン(ゴムや金属など)への接触などです。また、膠原病・血清病などのように皮膚を含む全身の病気の一部として蕁麻疹(じんましん)が現れることもあります。ですが、大部分の蕁麻疹(じんましん)は内臓の疾患とは関連がないとされています。そのため、蕁麻疹(じんましん)が出たからといって糖尿病を疑うのは根拠に乏しいといえるでしょう。
また、疲労やストレス・感染などは、蕁麻疹(じんましん)を発症しやすくする・悪化させる要因だといわれています。
糖尿病の人が触れやすい蕁麻疹(じんましん)の原因
先にご紹介したように、蕁麻疹(じんましん)は糖尿病の症状であるとはいえません。糖尿病の人に蕁麻疹(じんましん)が出た場合でも、その原因は糖尿病でない人と同じでしょう。ですが糖尿病の人では、以下のような蕁麻疹(じんましん)の原因に触れやすい場合もあります。
痒みによる皮膚の摩擦
糖尿病の人は、皮膚が乾燥することで痒みが出やすくなります。高血糖状態によって神経障害が起こると発汗が減少し、皮膚の表面にあるべき潤いが不足します。また、多尿のために脱水傾向になることによっても、皮膚が乾燥します。皮膚が乾燥すると、痒み神経が皮膚の奥から表面の方に伸びてくるため、痒み刺激を感じやすくなるのです。蕁麻疹(じんましん)の原因が皮膚の摩擦である場合には、痒くて掻く・擦るという刺激が発症につながる可能性もあるといえます。
多様な薬剤の使用
糖尿病では、それ自体を治療するための血糖降下薬に加えて、合併症に対する様々な薬剤を使用する場合があります。また、検査を受ける際に造影剤などの薬剤を使用することもあるでしょう。蕁麻疹(じんましん)の原因が薬剤である場合には、何も薬剤を使用していない状態に比較すると接触頻度が高いという意味で、発症のリスクが上がる可能性もあるといえます。
糖尿病で蕁麻疹(じんましん)が出た場合の注意点
糖尿病の人では、皮膚が傷付きやすく治りにくい状態になっています。そのため、蕁麻疹(じんましん)が出て痒いという場合でも、皮膚を掻いて傷付けることがないように注意する必要があります。
糖尿病の人の皮膚は傷付きやすく治りにくい
糖尿病では、乾燥することで皮膚のバリア機能が低下するため、少しの刺激でも傷ができやすくなります。また、高血糖のために侵入してきた病原体を殺す役割をもつ好中球の働きが低下しており、合併症である血流障害の影響でその好中球が皮膚に行き渡らないという理由によって、傷に感染を起こしやすくなっています。そして感染を起こした場合には、それを打開するための栄養や酸素・抗生物質が血流不足のために患部に十分届かないことによって、重症化しやすいのです。例えば、糖尿病では壊疽によって足を切断する人が相当数いますが、その始まりはちょっとした傷である場合が多いのです。また、感染が起こるとその影響で血糖値が上昇してしまい、更に感染を悪化させるという悪循環が生じます。そのため、糖尿病の人が皮膚を傷付けないようにするのは、とても大切なことだといえます。
痒みを抑える工夫をして皮膚を掻かない
蕁麻疹(じんましん)を掻いて皮膚を傷付けないようにするために、痒みを抑える工夫をしましょう。既に蕁麻疹(じんましん)の内服薬を処方されている場合にはそれを内服するのが一番ですが、それ以外の方法としては次のようなものがあります。
- 患部を冷やす(寒冷蕁麻疹(じんましん)の場合には逆効果になるため注意)。
- 入浴や運動など皮膚の血流が増すような行動を避け、安静にする。
- 締め付けのない柔らかい衣類を着用する。
- アルコールや香辛料の摂取を避ける。
速やかに医療機関を受診する
蕁麻疹(じんましん)の治療は、ヒスタミンを抑える薬剤の内服が基本です。この抗ヒスタミン薬は、蕁麻疹(じんましん)が出たときに内服するというよりも蕁麻疹(じんましん)が出ないように抑え込む目的で使用します。糖尿病の人が蕁麻疹(じんましん)による痒みのために皮膚を傷付けないようにするには、できるだけ早く医療機関を受診して抗ヒスタミン薬の内服を開始することが大切です。
また、蕁麻疹(じんましん)と同時に息苦しさや咳・腹痛・吐き気・気が遠くなる感じなどが現れた場合には、重篤なアレルギー反応(アナフィラキシーショック)かもしれません。このようなときには、糖尿病であるなしにかかわらず、緊急で医療機関を受診する必要があります。
糖尿病の人が蕁麻疹(じんましん)を予防するための方法
糖尿病の人が蕁麻疹(じんましん)を予防するための方法は、糖尿病ではない人と同様ですが、原因となるものや蕁麻疹(じんましん)を起こしやすくする状況を避けることです。特に、糖尿病の人は感染症にかかりやすいため、その予防が大切です。
蕁麻疹(じんましん)の原因となるものを避ける
先にご紹介したように、蕁麻疹(じんましん)の多くは原因不明ですが、原因が特定できているまたは心当たりがある場合には、それを避けることが一番の予防になります。食べ物や何らかの刺激など自分で対処できるものは生活の中から排除し、薬剤については医療機関を受診する際に必ず申告するようにしましょう。
疲労やストレスを溜めない
疲労やストレスが強いと、蕁麻疹(じんましん)が起こりやすく長引く傾向にあります。また、ストレスは血糖値を上げる原因にもなるため、日頃からうまくコントロールすることを心掛けるとよいでしょう。日常的に十分な休息をとり、自分に合った気分転換方法を見付けて実践していくことが大切です。
感染症を防ぐ
風邪などの感染症も、蕁麻疹(じんましん)を起こしやすくします。そして糖尿病の人は、感染症にかかりやすいのです。先にご紹介した皮膚の感染と同じメカニズムで、皮膚や粘膜のバリア機能が低下します。その結果、病原体が体内に侵入しやすくなり、さらに侵入してきた病原体を殺す役割をもつ好中球がうまく機能しないのであらゆる感染症にかかりやすくなっています。そのため、糖尿病ではない人よりも厳重に感染予防対策を講じる必要があります。まずは感染予防行動の基本である手洗いの徹底と全身の清潔保持・保湿に努め、予測できる感染源には近付かないことをおすすめします。また、糖尿病で神経障害があると、痛みや違和感に気付きにくく、いつの間にか感染症が悪化していることがあります。そのことを念頭に置いて、日頃から体調のチェックをする習慣をつけましょう。
糖尿病の人におすすめのスキンケア
糖尿病の人では、皮膚が傷付きやすく治りにくいため、蕁麻疹(じんましん)の有無にかかわらず日頃からスキンケアをして皮膚トラブルを避けるのがおすすめです。スキンケアの基本は、清潔にする・乾燥を防ぐ・観察する、の3つです。
清潔にする
感染の原因となる病原体や新陳代謝を妨げる古い角質などを洗い流すことで、皮膚の健康を守ります。
- ケアをしても皮膚が乾燥するなどの理由がなければ、毎日洗います。それに加えて、汗をかいたときなどは早めに洗い流しましょう。
- 皮膚を傷付けないように、石鹸をよく泡立て、柔らかいタオルや手で優しく洗います。洗浄力が高すぎて乾燥する石鹸の使用やゴシゴシと強く洗うことはやめましょう。
- 足の指の間や耳の裏・陰部など、皮膚が重なっている部分は洗い残しやすいので注意し、全身をくまなく洗います。
- 石鹸成分が皮膚に残ると、それが刺激となって痒みが出たりするため、しっかりと洗い流します。
- お湯の温度が高い(40℃以上)と、皮膚の保湿成分が流れ落ちてしまうため乾燥します。ぬるま湯を使用するようにしましょう。
- 洗った後は擦らずにタオルで押さえるようにして、しっかりと水気を拭き取ります。湿った皮膚も傷付きやすく、細菌が増殖しやすくなります。
乾燥を防ぐ
皮膚の潤いを守ることで、バリア機能が正常に働くのを助けます。
- 洗った後に乾燥を感じる石鹸の使用は避けます。
- 皮膚を洗うときには、ぬるま湯(39℃以下)を使用し、たっぷりの泡で擦らないように優しく洗います。
- 洗った後は、柔らかいタオルで擦らず抑えるように拭きます。
- 洗った後はもちろん、それ以外でも適宜保湿剤を塗ります。自分の肌にあったものを探してみるのがよいでしょう。皮膚科で処方してもらうこともできます。
- 部屋に湿度計を設置し、必要であれば加湿器などで湿度を上げます。
- 衣類は柔らかく刺激の少ないものを着用します。化学繊維よりも天然繊維(綿、シルク、麻など)のものを選ぶとよいでしょう。
- 汗をかいたり皮膚が濡れたりしたときは、速やかに拭きります。
- 日光にあたる場合には、季節に関係なく日焼け止めを使用します。
- 痒くても掻いたり擦ったりせず、保湿剤を塗ったり冷やしたりすることで対処しましょう。
- 万が一掻いても皮膚が傷付かないように、爪は短く滑らかに整えておきます。
毎日よく観察する
糖尿病の人では、傷ができると感染などが重症化しやすいため、皮膚トラブルを早期に発見して対処することが必要です。また、神経障害の影響で痛みや違和感に気付きにくいため、意図的に皮膚を観察する機会を設けることが大切です。
- 毎日全身の皮膚を観察して、乾燥の程度や傷の有無などを確認します。
- 皮膚の観察は明るいところで、見えにくい部分は鏡を使う・家族に見てもらうなどしてくまなく行いましょう。
- 皮膚の異常を発見した場合には、速やかに医療機関を受診しましょう。自己判断や経過観察は危険です。
まとめ
糖尿病と蕁麻疹(じんましん)の関連
蕁麻疹(じんましん)は、それ自体が糖尿病の兆候であることは極めてまれです。蕁麻疹(じんましん)の多くは原因不明で、一部の特定できる原因は食べ物、薬剤、日光、発汗、寒冷または温熱、皮膚の摩擦や圧迫、アレルゲン(ゴムや金属など)への接触などです。膠原病・血清病などのように皮膚を含む全身の病気の一部として蕁麻疹(じんましん)が現れることもありますが、大部分の蕁麻疹(じんましん)は内臓の疾患とは関連がないとされています。
そのため、糖尿病の人に蕁麻疹(じんましん)が出た場合でも、その原因は糖尿病でない人と同じだと考えられます。ですが糖尿病の人では、皮膚に痒みが出やすいために患部を引っ掻く、擦る、または治療のために多様な薬剤を使用することも多くあります。それにより、皮膚の摩擦や薬剤への反応といった蕁麻疹(じんましん)の原因に触れやすいという点では、糖尿病と蕁麻疹(じんましん)には少々関連があるといえます。
糖尿病の人に皮膚の傷は禁物
糖尿病の人では、皮膚が傷付きやすく治りにくい状態になっています。また、そこに感染を起こし重症化するリスクも高いのです。そのため、蕁麻疹(じんましん)が出て痒いという場合でも、皮膚を掻いて傷付けることがないように注意する必要があります。蕁麻疹(じんましん)が出たときには速やかに医療機関を受診し、抗ヒスタミン薬の内服を開始しましょう。また、寒冷蕁麻疹(じんましん)でない場合には患部を冷やす・入浴や運動など皮膚の血流が増すような行動を避ける・締め付けのない柔らかい衣類を着用する・アルコールや香辛料の摂取を避ける、などによって痒みを抑える工夫をします。
糖尿病の人が蕁麻疹(じんましん)を予防するためには
蕁麻疹(じんましん)の原因が特定できているまたは心当たりがある場合には、それを避けることが一番の予防になります。その他では、疲労やストレスを溜めないこと・感染症を防ぐことが大切です。これらは、蕁麻疹(じんましん)を発症しやすくする・悪化させる要因だといわれているためです。特に糖尿病の人では、皮膚や粘膜のバリア機能が低下することで病原体が体内に侵入しやすくなっており、さらに侵入してきた病原体を殺す役割をもつ好中球がうまく機能しないのであらゆる感染症にかかりやすくなっています。そのため、糖尿病ではない人よりも厳重に感染予防対策を講じる必要があります。
また、蕁麻疹(じんましん)の有無にかかわらず、日頃からスキンケアをして皮膚トラブルを避けることも大切です。皮膚への刺激が少ない方法でよく洗い、しっかりと保湿して乾燥を防ぎ、皮膚に異常がないかどうかを意図的に観察することをおすすめします。